Pełni nie tylko funkcję mechaniczną, ale także bierze udział w prawidłowej biomechanice ruchu, utrzymaniu równowagi oraz stabilizacji całego organizmu. Jego zdrowie jest niezwykle istotne dla codziennego funkcjonowania, a wszelkie zaburzenia mogą prowadzić do przewlekłego bólu, ograniczenia ruchomości oraz poważnych konsekwencji neurologicznych.
Nieprawidłowości w budowie kręgosłupa mogą wynikać z wad wrodzonych, przeciążeń, zmian zwyrodnieniowych czy urazów. Problemy z kręgosłupem są jednymi z najczęściej zgłaszanych dolegliwości w gabinetach fizjoterapeutycznych i ortopedycznych, a ich leczenie wymaga kompleksowego podejścia, obejmującego diagnostykę, rehabilitację oraz w niektórych przypadkach interwencję chirurgiczną.
W niniejszym artykule omówimy budowę anatomiczną kręgosłupa, a także w skrócie jego funkcje, najczęstsze schorzenia oraz metody leczenia i profilaktyki, które pozwalają zachować zdrowy kręgosłup przez długie lata.
Budowa anatomiczna kręgosłupa
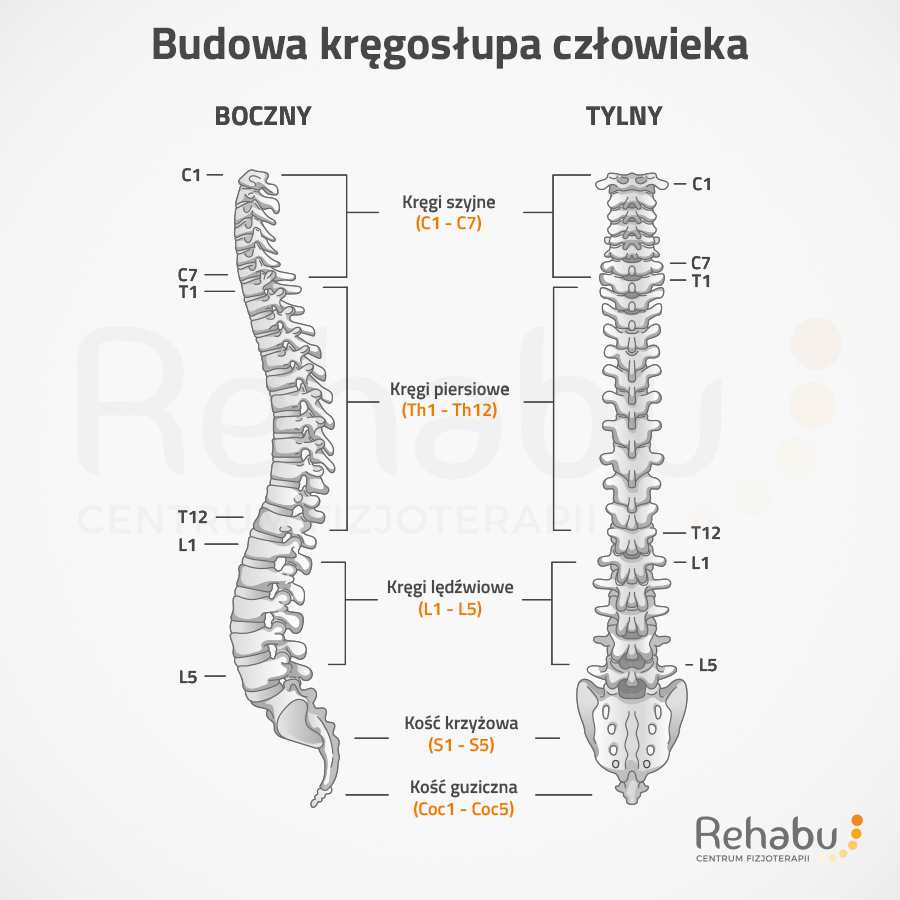
Kręgosłup składa się z pięciu odcinków, z których każdy ma charakterystyczną budowę i funkcję:
Kręgi szyjne (C1-C7) – siedem najmniejszych i najbardziej ruchomych kręgów, które odpowiadają za ruchy głowy i szyi. Pierwszy kręg (atlas) oraz drugi kręg (obrotnik) umożliwiają szeroki zakres ruchów rotacyjnych.
Kręgi piersiowe (Th1-Th12) – dwanaście kręgów, które stanowią podstawę dla żeber i klatki piersiowej. Charakteryzują się mniejszą ruchomością, co zapewnia stabilność i ochronę narządów wewnętrznych.
Kręgi lędźwiowe (L1-L5) – pięć masywnych kręgów o dużej wytrzymałości, przenoszących największe obciążenia w ciele. To właśnie ten odcinek jest najczęściej narażony na przeciążenia i schorzenia, takie jak dyskopatia.
Kość krzyżowa (S1-S5) – pięć zrośniętych kręgów, które tworzą silne połączenie między kręgosłupem a miednicą. Jest kluczowa dla stabilizacji ciała i przenoszenia obciążeń.
Kość guziczna (Coc1-Coc5) – pozostałość po ogonie, składająca się z trzech do pięciu małych kręgów, pełniąca funkcję podporową przy siedzeniu i przyczepu dla więzadeł i mięśni.
Pozostałe elementy budowy kręgosłupa:
Krążki międzykręgowe – zwane także dyskami, to elastyczne struktury znajdujące się pomiędzy trzonami sąsiednich kręgów. Składają się z dwóch głównych elementów:
Pierścień włóknisty (annulus fibrosus) – zewnętrzna warstwa zbudowana z włókien kolagenowych, które nadają krążkowi wytrzymałość i odporność na nacisk oraz skręcanie. Chroni wewnętrzne struktury dysku przed uszkodzeniem.
Jądro miażdżyste (nucleus pulposus) – żelowa, elastyczna struktura znajdująca się wewnątrz krążka, odpowiadająca za amortyzację wstrząsów oraz rozłożenie obciążeń na cały dysk.
Krążki międzykręgowe pełnią funkcję amortyzacyjną, umożliwiając ruchomość kręgosłupa i zapobiegając bezpośredniemu tarciu między kręgami. Wraz z wiekiem lub na skutek przeciążeń, krążki mogą ulegać degeneracji, co prowadzi do rozwoju schorzeń.
Kanał kręgowy– przestrzeń wewnątrz kręgosłupa, w której biegnie rdzeń kręgowy, chroniony przez kręgi, opony rdzeniowe i płyn mózgowo-rdzeniowy. Jest to struktura o kluczowym znaczeniu dla funkcjonowania układu nerwowego, zapewniająca zarówno ochronę mechaniczną, jak i stabilne środowisko dla przewodzenia impulsów nerwowych. Rdzeń kręgowy pełni rolę głównego szlaku przekazywania sygnałów między mózgiem a resztą ciała, koordynując funkcje ruchowe, czuciowe oraz autonomiczne. Z kanału kręgowego wychodzą korzenie nerwowe, przez otwór międzykręgowy i rozchodzi się w organizmie jako część układu nerwowego obwodowego które tworzą nerwy rdzeniowe odpowiedzialne za unerwienie różnych części ciała. Każdy z nerwów rdzeniowych zawiera włókna czuciowe, ruchowe i autonomiczne, co umożliwia kompleksową komunikację między centralnym układem nerwowym a narządami wewnętrznymi, mięśniami i skórą. Uszkodzenie lub ucisk korzeni nerwowych (np. przez dyskopatię, stenozę czy zmiany zwyrodnieniowe) może prowadzić do objawów takich jak ból promieniujący, osłabienie mięśni, zaburzenia czucia, a w skrajnych przypadkach – utrata kontroli nad funkcjami fizjologicznymi.
Stawy międzykręgowe– to parzyste stawy maziowe znajdujące się pomiędzy wyrostkami stawowymi górnymi i dolnymi sąsiednich kręgów. Pełnią one kluczową rolę w zapewnieniu stabilności kręgosłupa, umożliwiając jednocześnie ruchy zgięcia, wyprostu, skrętu oraz niewielkie boczne przechylenia.
Każdy staw międzykręgowy jest otoczony torebką stawową wypełnioną mazią, która zmniejsza tarcie między powierzchniami stawowymi i zapobiega ich zużyciu. W zależności od odcinka kręgosłupa, stawy międzykręgowe wykazują różny zakres ruchomości.
Więzadła – wzmacniające kręgosłup i ograniczające jego nadmierną ruchomość.
Tkanki miękkie – mięśnie posturalne stabilizujące i umożliwiające prawidłową postawę ciała oraz mięśnie ruchowe wykonujące ruch.
Krzywizny kręgosłupa i ich znaczenie
Kręgosłup posiada naturalne krzywizny, które pełnią funkcję amortyzującą oraz stabilizującą ciało podczas ruchu. Ich prawidłowy kształt pozwala na równomierne rozłożenie obciążeń i minimalizację przeciążeń w obrębie struktur kręgosłupa:
Lordoza szyjna i lędźwiowa – naturalne wygięcia do przodu, umożliwiające prawidłowe przenoszenie obciążeń i zapewniające elastyczność w ruchu. Nadmierne pogłębienie tej krzywizny nazywane jest hiperlordozą (pogłębiona lordoza) i może prowadzić do przeciążeń oraz dolegliwości bólowych. Zbyt mała lordoza (hipolordoza) czasem nazywane zniesieniem lordozy, ogranicza zdolność kręgosłupa do amortyzacji, co może skutkować zwiększonym obciążeniem stawów międzykręgowych i podatnością na urazy.
Kifoza piersiowa i krzyżowa – naturalne wygięcia do tyłu, które pomagają w stabilizacji tułowia i ochronie narządów wewnętrznych. Nadmierne wygięcie, zwane hiperkifozą ( pogłębioną kifozą, plecy okrągłe), może powodować garbienie się oraz ograniczenie ruchomości. Zbyt płaska kifoza (hipokifoza) zmniejsza zdolność do absorpcji sił działających na kręgosłup, co może prowadzić do przeciążeń w odcinku lędźwiowym i szyjnym, oraz mocniej obciąża stawy kręgowe.
Prawidłowa biomechanika kręgosłupa zapewnia amortyzację wstrząsów i równomierne rozłożenie sił działających na ciało. Zaburzenia w budowie lub ustawieniu krzywizn mogą prowadzić do schorzeń, takich jak skolioza, hiperlordoza czy hiperkifoza, zwiększając ryzyko przewlekłego bólu i ograniczenia ruchomości.
Najczęstsze schorzenia kręgosłupa
Kręgosłup, narażony na duże przeciążenia, może ulegać różnym patologiom, m.in.:
Dyskopatia – Dyskopatia to schorzenie krążków międzykręgowych, które polega na ich degeneracji i uszkodzeniu. Jest to jedna z najczęstszych przyczyn bólu kręgosłupa, szczególnie w odcinku lędźwiowym i szyjnym. Choroba ta może prowadzić do ucisku na struktury nerwowe, powodując dolegliwości bólowe oraz inne objawy neurologiczne.
Rodzaje dyskopatii:
Dyskopatia szyjna – może powodować ból promieniujący do ramion, drętwienie dłoni, bóle głowy i zawroty głowy.
Dyskopatia piersiowa – rzadsza, ale może wywoływać ból międzyłopatkowy oraz uczucie sztywności w klatce piersiowej.
Dyskopatia lędźwiowa – najczęstsza, powoduje ból krzyża, promieniujący do pośladków i nóg, a w zaawansowanych przypadkach może prowadzić do rwy kulszowej.
Przepuklina krążka międzykręgowego – pęknięcie pierścienia włóknistego i wydostanie się jądra miażdżystego, co może uciskać struktury nerwowe i powodować bardzo silne dolegliwości bólowe, ograniczenia ruchu, promieniowanie do kończyn.
Zwyrodnienia kręgosłupa – zmiany degeneracyjne kręgów i stawów międzykręgowych.
Stenoza kręgosłupa – zwężenie kanału kręgowego powodujące ucisk na rdzeń kręgowy i nerwy, prowadzące do bólu, drętwienia, osłabienia mięśni oraz ograniczenia ruchomości. Stenoza może dotyczyć różnych odcinków kręgosłupa:
Stenoza szyjna – może powodować osłabienie kończyn górnych, zaburzenia czucia, problemy z równowagą oraz przewlekłe bóle głowy.
Stenoza lędźwiowa – objawia się bólem promieniującym do nóg, uczuciem ciężkości oraz trudnościami w chodzeniu, które często zmniejszają się po pochyleniu do przodu.
Najczęstszymi przyczynami stenozy są zmiany zwyrodnieniowe, przerost więzadeł, dyskopatia i przepuklina oraz osteofity (narośla kostne).
Rwa kulszowa – zespół objawów wynikających z ucisku na nerw kulszowy, najczęściej spowodowany przepukliną krążka międzykręgowego w odcinku lędźwiowym. Może być także efektem zmian zwyrodnieniowych, stenozy kanału kręgowego lub napięcia mięśnia gruszkowatego, co prowadzi do rwy gruszkowatej, często mylonej z klasyczną rwą kulszową. Rwa gruszkowata wynika z ucisku na nerw kulszowy przez nadmiernie napięty mięsień gruszkowaty, co skutkuje bólem promieniującym do pośladka i tylnej części uda. W diagnostyce różnicowej kluczowe jest określenie, czy ból nasila się podczas długiego siedzenia (co sugeruje rwę gruszkowatą), czy raczej przy pochyleniu tułowia i podnoszeniu ciężarów (co może wskazywać na przepuklinę dysku). Ból może promieniować od dolnej części pleców przez pośladek aż do tylnej części uda i łydki. Charakterystyczne są także drętwienie, mrowienie oraz osłabienie mięśni kończyny dolnej. Rwa kulszowa może mieć ostry przebieg, ograniczając możliwość chodzenia i wykonywania codziennych czynności. Leczenie obejmuje farmakoterapię, fizjoterapię oraz w niektórych przypadkach interwencję chirurgiczną.
Rwa udowa – ból promieniujący wzdłuż nerwu udowego, zwykle wynikający z ucisku na korzenie nerwowe w odcinku lędźwiowym. Może powodować ból w przedniej części uda, drętwienie oraz osłabienie mięśni czworogłowych.
Lumbago – ostry lub przewlekły ból w odcinku lędźwiowym, często określany jako "postrzał". Może pojawić się nagle po przeciążeniu, gwałtownym ruchu lub długotrwałym przebywaniu w niewłaściwej pozycji. Przyczyną lumbago są zazwyczaj przeciążenia mięśniowe, niewielkie uszkodzenia krążków międzykręgowych lub podrażnienie nerwów rdzeniowych. Objawia się silnym bólem, ograniczeniem ruchomości i napięciem mięśni przykręgosłupowych. Leczenie obejmuje odpoczynek, terapię przeciwbólową, fizjoterapię oraz techniki relaksacyjne zmniejszające napięcie mięśniowe. W przypadku nawracających epizodów lumbago zaleca się regularne ćwiczenia wzmacniające mięśnie stabilizujące kręgosłup.
Osteoporoza – osłabienie struktury kostnej, zwiększające ryzyko złamań kręgów.
Zesztywniające zapalenie stawów kręgosłupa (ZZSK) – choroba autoimmunologiczna prowadząca do ograniczenia ruchomości.
Torbiele Tarlova – torbielowate zmiany w obrębie opon rdzeniowych.
Diagnostyka schorzeń kręgosłupa
Diagnostyka problemów z kręgosłupem powinna obejmować zarówno metody obrazowe, jak i badania kliniczne wykonywane przez specjalistę. Wstępna ocena obejmuje badanie fizykalne, które pozwala na określenie zakresu ruchu, lokalizację bólu oraz ocenę funkcjonalną kręgosłupa.
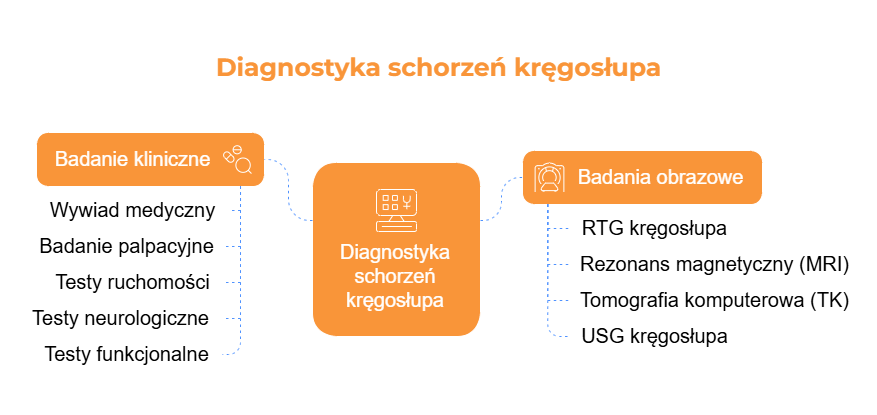
Badanie kliniczne
Wywiad medyczny – ocena historii dolegliwości, czasu trwania objawów, czynników nasilających i łagodzących ból.
Badanie palpacyjne – ocena napięcia mięśniowego, bolesnych punktów spustowych, asymetrii w ustawieniu kręgów oraz tkliwości w obrębie kręgosłupa.
Testy ruchomości – sprawdzenie zakresu ruchu kręgosłupa w różnych płaszczyznach, ocena ograniczeń i występowania bólu podczas ruchu.
Testy neurologiczne – ocena siły mięśniowej, odruchów ścięgnistych, zaburzeń czucia i objawów promieniowania bólu.
Testy funkcjonalne – m.in. test Lasegue’a (dla rwy kulszowej), test Patricka (dla stawu krzyżowo-biodrowego), test Schobera (dla ruchomości odcinka lędźwiowego).
Badania obrazowe
RTG kręgosłupa – podstawowa diagnostyka kostna, ocena zmian zwyrodnieniowych i ustawienia kręgów.
Rezonans magnetyczny (MRI) – szczegółowe obrazowanie tkanek miękkich, krążków międzykręgowych i rdzenia kręgowego.
Tomografia komputerowa (TK) – precyzyjna ocena struktur kostnych, szczególnie przy podejrzeniu złamań czy stenozy.
USG kręgosłupa – pomocnicza metoda do oceny tkanek miękkich, kaletek i stawów międzykręgowych.
Kombinacja odpowiednich metod diagnostycznych pozwala na skuteczne wykrycie przyczyny dolegliwości i wdrożenie właściwego leczenia.
Leczenie i rehabilitacja kręgosłupa
Metody zachowawcze
Fizjoterapia – ćwiczenia wzmacniające i stabilizujące,
Terapia manualna – mobilizacje i manipulacje, oscylacje,
Terapia tkanek miękkich
wiele innych metod fizjoterapeutycznych.
Farmakoterapia – NLPZ, leki przeciwbólowe i miorelaksanty.
Leczenie interwencyjne
Zastrzyki sterydowe – redukcja stanu zapalnego,
Blokady nerwowe – czasowe uśmierzenie bólu,
Chirurgia kręgosłupa – w skrajnych przypadkach (stenoza, niestabilność kręgosłupa).
Kręgosłup odgrywa kluczową rolę w funkcjonowaniu organizmu dlatego profilaktyka kręgosłupa jest bardzo ważna. Pozwala zapobiegać przeciążeniom, redukuje ryzyko powstawania przewlekłych schorzeń, takich jak dyskopatia, rwa kulszowa czy zwyrodnienia, a także wspiera utrzymanie prawidłowej postawy ciała i elastyczności mięśni.
Regularna aktywność fizyczna, ergonomiczne warunki pracy, automasaż, regularne rozciąganie i gimnastyka pomagają wzmocnić mięśnie posturalne oraz zmniejszają ryzyko urazów, co przekłada się na lepszą jakość życia i mniejsze dolegliwości. Więcej o tym jak dbać o zdrowie kręgosłupa pisaliśmy również w tym artykule: https://rehabu.pl/artykuly/jak-zadbac-o-zdrowie-kregoslupa-porady-i-informacje
W dzisiejszych czasach kiedy niemal każdy z nas narażony jest na statyczne przeciążenia, a ilość aktywności fizycznej w stosunku do statycznej jest zdecydowanie zbyt mała nasz układ ruchu narażony jest na wiele dysfunkcji. Każdy powinien dbać o swoje ciało i kręgosłup zanim zaczną się kłopoty. Nie powinniśmy dopuszczać do uczucia dyskomfortu, napięcia i bólu.
Dlatego zalecana jest systematyczna kontrola u fizjoterapeutów, aby wyłapać pojawiające się dysfunkcje zanim te zaczną powodować objawy.
W przypadku bólu lub ograniczonej ruchomości należy skonsultować się ze specjalistą i wdrożyć odpowiednie leczenie jak najszybciej.